¿Qué es el tejido óseo?
El tejido óseo es un tejido especializado que compone los huesos. El hueso, junto con el esmalte y la dentina, son las sustancias más duras del cuerpo de los animales. Conforma las estructuras que protegen los órganos vitales: el cerebro está protegido por el cráneo, la médula espinal por la columna vertebral, y el corazón y los pulmones por la caja torácica.
Los huesos también sirven como “palancas” para los músculos que se insertan en ellos, multiplicando la fuerza que generan durante la ejecución de los movimientos. La rigidez que proporciona permite la locomoción y el soporte de las cargas contra la gravedad.
El hueso es un tejido vivo dinámico que está en constante cambio, y estos cambios son estimulados por la presión y las tensiones a las que es sometido este tejido. Por ejemplo, la presión estimula la resorción (destrucción) y la tensión puede estimular la formación de hueso nuevo.
Los huesos constituyen el principal depósito de calcio y fósforo del organismo: casi el 99% del total de calcio del cuerpo humano está almacenado en el tejido óseo. La masa ósea total varía a lo largo de la vida de un animal. Durante la fase de crecimiento, la formación ósea supera la resorción (destrucción) y el esqueleto crece y se desarrolla.
Inicialmente, aumenta su longitud y luego su grosor, alcanzando su máximo entre los 20 y 30 años en los humanos. En el adulto (hasta más o menos los 50 años) hay un equilibrio entre la formación y resorción ósea.
Este equilibrio está dado por un proceso de recambio conocido como “remodelación ósea” y que afecta, al año, del 10% al 12% de la masa ósea total. Posteriormente, comienza un proceso degenerativo, donde la resorción supera la formación y la masa ósea disminuye lentamente.
Características del tejido óseo
– Matriz extracelular mineralizada. Esta es la característica más distintiva del tejido óseo, la presencia de una matriz extracelular mineralizada. Contiene sales minerales, principalmente hidroxiapatita, que da al tejido su dureza y resistencia. Esta mineralización proporciona al hueso la capacidad de soportar cargas y resistir la compresión.
– Células especializadas. Contiene diversos tipos de células especializadas, siendo las principales: los osteoblastos (responsables de la mineralización y formación de la matriz ósea), los osteocitos (osteoblastos inactivos rodeados de matriz ósea) y los osteoclastos (descomponen y reabsorben el tejido óseo durante la reparación).
– Fibras colágenas. Si bien el componente mineral es fundamental para la dureza del hueso, las fibras colágenas, principalmente de tipo I, forman parte de la matriz y contribuyen a su resistencia a la tracción.
– Vascularización: Este tejido está muy vascularizado, es decir, está provisto de vasos sanguíneos. Los vasos sanguíneos proporcionan nutrientes y oxígeno a las células óseas y participan en la reparación y remodelación del tejido.
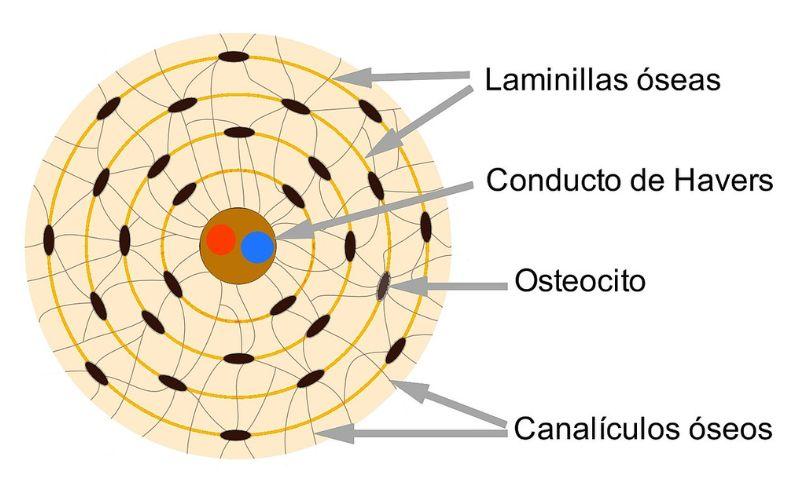
– Canalículos y conductos. Los osteocitos se conectan entre sí y con los vasos sanguíneos a través de pequeños canalículos en la matriz ósea. Los huesos contienen conductos, como los canales de Havers y los conductos de Volkmann, que permiten la comunicación entre diferentes partes del tejido óseo y facilitan la distribución de nutrientes.
Estructura del tejido óseo
Hueso compacto y hueso esponjoso
Las fibras de colágeno de la matriz están dispuestas en grandes haces y, en el hueso compacto, forman capas concéntricas alrededor de los canales por donde discurren los vasos sanguíneos y las fibras nerviosas (canales de Havers). Dichas capas forman unos cilindros conocidos como “osteonas”.
Cada osteona está delimitada por una línea de cementación formada por sustancia fundamental calcificada con escasas fibras de colágeno y se nutre de los vasos que están en los canales de Havers.
En el hueso esponjoso se forman unas placas o espículas de gran superficie y las células se nutren por difusión del líquido extracelular del hueso hacia las trabéculas.
Los componentes inorgánicos de la matriz constituyen alrededor del 65% del peso seco del hueso y están formados principalmente por calcio y fósforo, además de algunos elementos como sodio, potasio, magnesio, citrato y bicarbonato, entre otros.
El calcio y el fósforo forman cristales de hidroxiapatita [Ca10(PO4)6(OH)2]. También se encuentra fosfato de calcio en forma amorfa.
Los cristales de hidroxiapatita se disponen ordenadamente a lo largo de las fibras de colágeno tipo I, las cuales se van superponiendo concéntricamente, lo que hace que también los cristales se superpongan como ladrillos de una pared.
Formación y crecimiento del hueso
Los huesos del cráneo se forman por un proceso conocido como “osificación intramembranosa”. En contraste, los huesos largos se modelan primero en cartílago y luego se transforman en hueso por osificación, que comienza en la diáfisis del hueso y recibe el nombre de “osificación endocondral”.
La mayor parte de los huesos planos se desarrollan y crecen por formación y osificación intramembranosa de hueso. Este proceso ocurre en el tejido mesenquimatoso muy vascularizado, donde las células mesenquimatosas se diferencian en osteoblastos que comienzan a producir matriz ósea.
Así se va formando una red de espículas y trabéculas, cuyas superficies se van poblando por osteoblastos. Estas regiones de osteogénesis inicial reciben el nombre de centro primario de osificación. Así se forma el hueso primario con fibras de colágeno orientadas aleatoriamente.
Luego ocurre la calcificación, y los osteoblastos atrapados en la matriz se convierten en osteocitos, cuyas prolongaciones dan origen a canalículos. A medida que se van formando las redes trabeculares como una esponja, el tejido conectivo vascular va dando origen a la médula ósea.
La adición de trabéculas periféricas aumenta el tamaño del hueso. En el hueso occipital (hueso craneal de la zona posterior) existen varios centros de osificación que se van fusionando entre sí para formar un solo hueso.
En los recién nacidos, las fontanelas entre los huesos frontal y parietal son zonas de osificación que aún no se han fusionado.
- Formación de hueso compacto. Las regiones de tejido mesenquimatoso que permanecen sin calcificar en las porciones internas y externas formarán el periostio y el endostio. Las zonas de hueso esponjoso inmediatas al periostio y a la duramadre se convertirán en hueso compacto y formarán la tabla interna y externa del hueso plano. Durante el crecimiento, en los huesos largos, unas zonas especializadas en las epífisis están separadas de la diáfisis por una placa de cartílago muy activa, denominada placa epifisaria. La longitud del hueso aumenta en la medida en que esta placa va depositando hueso nuevo en cada extremo de la diáfisis. El tamaño de la placa epifisaria es proporcional a la velocidad de crecimiento y se ve afectada por varias hormonas.
- Regulación. Entre las hormonas que modulan esta placa se encuentra la hormona de crecimiento (GH), liberada por la hipófisis anterior y regulada por la hormona liberadora de hormona de crecimiento (GRH), producida por el hipotálamo, y por una somatomedina, que es un factor de crecimiento similar a la insulina tipo I (IGF-I) producido por el hígado. Mientras la tasa de actividad mitótica en la zona de proliferación sea similar a la tasa de resorción ósea de la zona, el tamaño de la placa epifisaria permanece constante y el hueso sigue creciendo. Después de los 20 años, la actividad mitótica disminuye y la zona de osificación alcanza la zona de cartílago, uniéndose las cavidades medulares de la diáfisis y las epífisis. El crecimiento longitudinal del hueso finaliza cuando ocurre el cierre epifisario, es decir, cuando se une la diáfisis con la epífisis. El cierre epifisario sigue una secuencia temporal ordenada, terminando con el último cierre después de la pubertad. El crecimiento en anchura del hueso largo se produce por crecimiento aposicional, producto de la diferenciación de las células osteoprogenitoras de la capa interna del periostio en osteoblastos, que van secretando matriz ósea hacia las zonas subperiósticas de las diáfisis.
Remodelación ósea
Durante toda la vida de un ser humano, el hueso está en constante recambio mediante los procesos de formación y resorción, es decir, de destrucción de hueso viejo y formación de hueso nuevo.
En los niños, el calcio sufre un recambio del 100% anual, mientras que en los adultos es solo de un 18% anual. A estos procesos de resorción y formación o recambio se le denomina remodelación ósea.
La remodelación se inicia con la acción de los osteoclastos que van destruyendo el hueso y dejando hendiduras, que luego son invadidas por los osteoblastos. Estos osteoblastos secretan la matriz que luego se osificará y dará origen al hueso nuevo. Este ciclo requiere, en promedio, más de 100 días.
En un momento determinado, más o menos el 5% de toda la masa ósea del esqueleto está en proceso de remodelación. Esto implica la participación de unos dos millones de unidades de remodelación.
Diferencias en la remodelación del hueso compacto y esponjoso
La tasa anual de remodelación de hueso compacto es de un 4% y la de hueso esponjoso es del 20%. La diferencia entre las tasas de remodelación de los dos tipos de hueso se debe, muy probablemente, a que el hueso esponjoso está en contacto con la médula ósea y directamente influenciado por las células con actividad paracrina de dicha médula.
Las células osteoprogenitoras de los huesos compactos, por el contrario, se encuentran en los canales haversianos y en las capas internas del periostio, muy lejos de las células de la médula ósea, y dependen, para el inicio de la remodelación, de las hormonas que llegan por vía sanguínea.
Muchos son los factores hormonales y proteínas involucrados en la actividad de los osteoblastos y osteoclastos en la remodelación ósea, aunque todavía no se ha podido dilucidar claramente la función de cada uno.
Células del tejido óseo
Las células óseas son las células osteoprogenitoras, los osteoblastos, los osteocitos y los osteoclastos. Cada una tiene funciones particulares en la fisiología ósea y poseen características histológicas bien diferenciadas. Los osteoblastos, osteocitos y los osteoclastos, juntos, forman la unidad modeladora de hueso.
- Células osteoprogenitoras u osteogénicas. Están en la capa interna del periostio y en el endostio. Derivan del mesénquima embrionario y pueden dar origen, por diferenciación, a los osteoblastos. Bajo ciertas condiciones de estrés, también pueden diferenciarse en células condrogénicas. Son células en forma de huso con un núcleo oval, escaso citoplasma, con poco retículo endoplásmico rugoso (RER) y un aparato de Golgi pobremente desarrollado. Tienen abundantes ribosomas y son muy activas durante el período de crecimiento óseo.
- Osteoblastos. Los osteoclastos son células derivadas de las células osteogénicas. Se encargan de sintetizar la matriz orgánica del hueso, es decir, el colágeno, los proteoglicanos y las glucoproteínas. Se disponen en capas superpuestas en la superficie del hueso. Su núcleo se encuentra en el lado opuesto a la porción secretora rica en vesículas. Poseen abundante RER y un aparato de Golgi bien desarrollado. Tienen cortas proyecciones o extensiones que hacen contacto con otros osteoblastos vecinos. Otras prolongaciones largas los conectan con los osteocitos. A medida que los osteoblastos van secretando matriz, esta los va rodeando, y cuando los osteoblastos quedan completamente incluidos en la matriz, es decir, rodeados por ella, se inactivan y se convierten en osteocitos. A pesar de que la mayor parte de la matriz ósea se calcifica, alrededor de cada osteoblasto, e incluso de cada osteocito, queda una delgada capa de matriz ósea no calcificada, llamada osteoide, que separa estas células de la matriz calcificada. En la membrana celular de los osteoblastos existen distintos tipos de receptores. De ellos, el más importante es el receptor para la hormona paratiroidea (PTH), que estimula la secreción de un factor estimulante de osteoclastos que promueve la resorción ósea. Los osteoblastos también pueden secretar enzimas capaces de remover osteoide y poner en contacto a los osteoclastos con la superficie de hueso calcificada para que inicie la resorción.
- Osteocitos. Son células derivadas de los osteoblastos inactivos y se denominan células óseas maduras. Se alojan en las mencionadas lagunas de la matriz ósea calcificada. Existen entre 20.000 a 30.000 osteocitos por cada milímetro cúbico de hueso. Desde las lagunas, los osteocitos irradian prolongaciones citoplasmáticas que los unen entre sí, formando uniones de intersticio por las que se pueden intercambiar iones y pequeñas moléculas entre las células. Los osteocitos son células aplanadas, con núcleos planos y escasas organelas citoplasmáticas. Son capaces de secretar sustancias ante estímulos mecánicos que causan tensión en el hueso (mecanotransducción). El espacio que rodea los osteocitos en las lagunas se denomina espacio periosteocítico y está lleno de líquido extracelular en la matriz no calcificada. Se calcula que el área de superficie de las paredes del periosteocito es de unos 5.000 m2 y que aloja un volumen de unos 1,3 litros de líquido extracelular. Este líquido está expuesto a unos 20 g de calcio intercambiable que puede reabsorberse hacia el torrente circulatorio desde las paredes de estos espacios, lo que contribuye al mantenimiento de las cifras sanguíneas de calcio.
- Osteoclastos. Derivan de las mismas células progenitoras que los macrófagos tisulares y los monocitos circulantes. Se encuentran en la médula ósea y son las células progenitoras de granulocitos y macrófagos (GM-CFU). La mitosis de estas células progenitoras es estimulada por los factores estimulantes de colonias de macrófagos, y en presencia de huesos, dichos precursores se fusionan y forman células multinucleadas. Un osteoclasto es una célula grande, multinucleada y móvil. Mide unos 150 μm de diámetro y puede tener hasta 50 núcleos. Posee una zona basal donde se encuentran los núcleos y las organelas, un borde en cepillo en contacto con el hueso calcificado, zonas claras periféricas al borde de cepillo y una zona vesicular. La función principal de estas células es la de la resorción ósea. Una vez ejercen su función, sufren apoptosis (muerte celular programada) y mueren. Para iniciar el proceso de resorción ósea, el osteoclasto se adhiere al hueso a través de unas proteínas llamadas integrinas. A continuación, unas bombas de protones que son ATPasas dependientes de H+, se mueven desde los endosomas hacia el interior de la membrana en borde en cepillo y acidifican el medio hasta que el pH baja aproximadamente a 4. La hidroxiapatita se disuelve a tal pH y las fibras de colágeno son degradadas por las proteasas ácidas, secretadas también por estas células. Los productos finales de la digestión de la hidroxiapatita y del colágeno son endocitados dentro del osteoclasto y luego liberados al líquido intersticial para ser posteriormente eliminados por la orina.
Tipos de tejido óseo
Existen dos tipos de tejido óseo, o tipos de hueso, a saber: el hueso compacto o cortical y el hueso trabecular o esponjoso.
El primero constituye el 80% de la masa ósea total y se encuentra en las diáfisis de los huesos largos, las porciones tubulares dispuestas entre los dos extremos (epífisis) de dichos huesos.
El segundo es propio de los huesos del esqueleto axial, como las vértebras, los huesos del cráneo y de la pelvis y las costillas. También se encuentra en el centro de los huesos largos. Conforma el 20% de la masa ósea total y es de vital importancia para la regulación del metabolismo del calcio.
Referencias
- Berne, R., & Levy, M. Physiology. International Edition.
- Di Fiore, M. Atlas de Histología Normal (2da ed.). El Ateneo Editorial.
- Dudek, R. W. High-Yield Histology (2nd ed.). Lippincott Williams & Wilkins.
- Fox, S. I. Human Physiology (9th ed.). McGraw Hill Press.
- Gartner, L., & Hiatt, J. Texto Atlas de Histología (2nd ed.). McGraw Hill Interamericana.